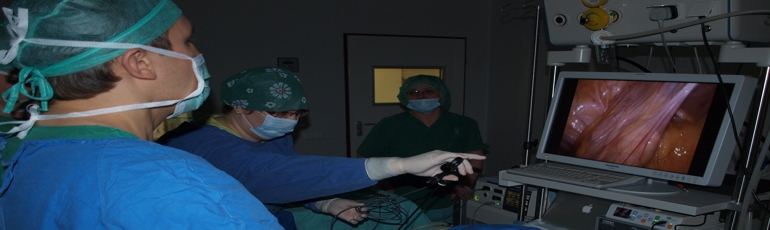
Apie urologinių ligų laparoskopinį gydymą pasakoja gydytojas urologas Paulius Bosas - vienas iš labiausiai patyrusių urologų laparoskopuotojų Lietuvoje. Jis pirmas Lietuvoje pradėjo sėkmingai atlikinėti sudėtingiausias laparoskopines operacijas, tokias kaip:
- prostatos vėžiu sergančius ligonius operuoti laparoskopiškai ekstraperitoniniu būdu (išvengiant patekimo į pilvą);
- saugoti potenciją įtakojančius šalia prostatos praeinančius nervus;
- prostatos vėžį operuoti robotine ranka;
- šalinti labai didelį kiekį limfmazgių, kai įtariamas prostatos vėžio išplitimas į juos (extended lymphonodectomy);
- laparoskopiškai pašalino šlapimo pūslę su prostata iš žarnų padarydamas dirbtinę šlapimo pūslę - ligonis galėjo šlapintis!
- pirmasis per makštį pašalino ne tik inkstą, bet ir inkstą kartu su šlapimtakiu ir šlapimo pūslės dalim, esant inksto ir šlapimtakio vėžiui;
- pirmasis Lietuvoje laparoskopiniu būdu sujungė šlapimtakį su šlapimo pūsle;
- pirmasis Lietuvoje laparoskopiniu būdu iš šlapimo pūslės suformavo šlapimtakį, kurį sujungė su trumpu natūraliu šlapimtakiu;
- pirmas atliko suaugusių inkstų atidalinimo ir vieno jų pašalinimo kartu su šlapimtakiu operaciją;
- pirmas ekstraperitoniniu būdu pradėjo operuoti moteris, sergančias šlapimo nelaikymu;
- vienos operacijos metu laparoskopiškai atliko abiejų pusių inkstų plastikas;
- pašalino akmenį iš šlapimtakio laparoskopu per vieną skylutę;
- atliko inksto pakėlimo ir fiksavimo operaciją per vieną skylutę.
Laparoskopines prostatos vėžio operacijas atlieka nuo 2006 metų,-turi didžiausią patirtį Lietuvoje. Vien tik prostatos vėžio laparoskopinių operacijų yra atlikęs apie 1000!
Kodėl laparoskopija?
Atlieku ir atviro pjūvio ir laparoskopines operacijas, todėl gerai žinau laparoskopijos pranašumus bei situacijas, kada jos taikyti negalima.
Laparoskopija
yra operacijos metodas, kai instrumentai įvedami per siaurus tuščiavidurius vamzdelius.
Rezultatai:
- nenuslopinama imuninės sistemos kova su vėžiu ir nepadidėja kraujuje vėžinių ląstelių.
- trumpiau reikia gulėti ligoninėje,
- greitesnis pooperacinis atsistatymas,
- geresnis kosmetinis efektas,
- mažesnis kraujavimas operacijos metu bei pooperaciniai skausmai;
- mažiau pūlingų pooperacinių komplikacijų;
- galima operuoti net tokius ligonius, kai tradiciniu būdu tai atlikti labai sunku: turinčius viršsvorio, anatomiškai nepatogius.
Nors laparoskopijos metu operuojama per mažas skylutes, vaizdas, kurį mato operuojantysis, daug geresnis, nei žiūrint pro skylutę. Moderni aparatūra rodo platų, ryškų, aiškų ir net iki 20 kartų padidintą operacijos vaizdą. Dujos, naudojamos pilvo išpūtimui laparoskopijos metu, žymiai sumažina kraujavimą operacijos metu.
Pirmoji laparoskopinė operacija, pašalinant inkstą (nefrektomija) atlikta JAV 1991 metais, tačiau į Lietuvos urologiją šis metodas atėjo negreitai. Priežastys – šio metodo įvaldymas reikalauja daug laiko ir pastangų, o svarbiausia - patirties.

Bendra informacija apie prostatos vėžį. Ką jaučia vyras, sergantis prostatos vėžiu?
Prostatos vėžys
yra toks pat agresyvus, kaip ir skrandžio, pūslės, storųjų žarnų ir kt.vėžiai, tačiau jis ilgiau „nesisėja“. Tuo laikotarpiu jį visiškai galima išgydyti. Per kelis metus jis „išsisėja“ limfiniais takais į limfmazgius, krauju - į kaulus, plaučius, kepenis, smegenis ar net odą ir tampa nebepagydomas. Mirtingumas nuo prostatos vėžio yra antroje vietoje (po plaučių vėžio).Ką jaučia vyras, sergantis prostatos vėžiu?
Kol vėžys nedidelis ir neišplitęs – nusiskundimų nesukelia, todėl šį svarbų laikotarpį, kai vėžį galima visiškai pagydyti, ligoniai dažnai praleidžia. Vėlyvų stadijų prostatos vėžys gali sukelti šlapinimosi sutrikimus, kojų tinimus, kaulų skausmus, bendrą silpnumą, svorio kritimą.Kas yra PSA? Prostatos vėžio skriningas.
Prostatos specifinis antigenas (PSA)
yra gaminamas prostatos epitelinėse ląstelėse. Jis rodo, kad prostata yra pažeista, pvz., prostatos vėžio. PSA norma Lietuvoje yra iki 3 ng/ml. Kartais PSA padidėja ir ne dėl prostatos vėžio: esant prostatitui, liekamajam šlapimui, padidėjusiai prostatai, po biopsijos ir net po ejakuliacijos.Europos urologų asociacijos rekomendacijose įvertinta, kokia yra tikimybė, kad sergate prostatos vėžiu. Ji didėja, didėjant PSA.
| PSA (ng/mL)/th> | Prostatos vėžio rizika |
|---|---|
| 0-0.5 | 6.6% |
| 0.6-1 | 10.1% |
| 1.1-2 | 17.0% |
| 2.1-3 | 23.9% |
| 3.1-4 | 26.9% |
Iš lentelės aiškėja, kad net esant normaliam PSA, galite sirgti prostatos vėžiu. Kaip tada nustatyti šią ligą? Atsakymas - ištiriant per išeinamąją žarną (digitalinis rektalinis tyrimas - DRT). Jo metu galime aptikti net 0,2 ml tūrio vėžį. Nei echoskopija nei kompiuterinė tomografija negali tiksliai nustatyti, ar vėžys išplitęs už prostatos kapsulės ribų. Tai galima nustatyti multiparametrinio prostatos magnetinio rezonanso (mpMRT) metu, jeigu : tyrimas atliekamas 3 teslų galingumo aparatu ir vertina labai geras, prostatos srityje besispecializuojantis radiologas (-ė).
Pagal 2020 metų Europos urologų nuostatus prieš prostatos biopsiją reikia atlikti mpMRT (magnetinį rezonansą). Jeigu mpMRT metu vėžio židiniai aiškiai matomi, siūloma biopsiją imti iš jų.
Lietuvoje, pasitelkiant naujausią "Biojet" technologija, kuri yra Nacionaliniame vėžio institute, mes galime pataikyti vos į kelių milimetrų židinį.
Įdomu, kad prostatos vėžys gali padidėti net keliasdešimt kartų, kol sukelia PSA padidėjimą. Jei PSA labai didelis, galimas vėžio išplitimas į kaulus.
Kai kurie vyrai turi COX-2 geno pakitimą, vadinamą SNP. Jie prostatos vėžiu serga retai, net ir esant padidintam PSA. Tam pačiam vyrui PSA gali kisti net dienos eigoje (pavyzdžiui, po prostatos masažo, ejakuliacijos, kateterizacijos, cistoskopijos).
Kaip pagalbinis PSA tyrimui, kai reikia apsispręsti ar tikrai reikia biopsiją atlikti, yra neseniai JAV ir Europoje pradėti plačiai naudoti SelectMDX genetiniai testai (biožymenys). Lietuvoje - TMPRSS2:ERG
JAV buvo tirti vyrai, mirę ne nuo prostatos vėžio (avarijose ar dėl kitų priežasčių). Šio tyrimo metu nustatyta aiški prostatos vėžio priklausomybė nuo amžiaus: 60-70% vyresnio amžiaus vyrų rastas prostatos vėžys.
Vyrai, turintys padidintą riziką sirgti prostatos vėžiu
- Jei pirmos eilės giminės sirgo prostatos vėžiu, rizika susirgti didėja 2 kartus.
- Jei sirgo trys pirmos eilės giminės, rizika susirgti padidėja 9 kartus! Manoma, kad prostatos vėžio genai yra 1 chromosomos trumpajame ir ilgajame petyje, 17 chromosomos trumpajame petyje bei X chromosomoje. Tai gali būti nustatyta ištyrus DNR iš burnos mėginio 25 genetiniams tipams. Europoje naudojami „deCODE ProstateCancer“ testai. Jei turite BRCA1 geną, rizika sirgti prostatos vėžiu padidėja 3.5 karto, o jei BRCA2 - 8.5 karto.
- Amžius. Apie 30% 50-mečių ir 70% 80-mečių vyrų po autopsijos rastas prostatos vėžys.
- Rasė. Juodaodžiai serga dvigubai dažniau nei baltaodžiai, o azijiečiai - 15 kartų rečiau nei baltaodžiai.
- Turintys žmogaus papilomos viruso 16 tipą (tą patį, kuris sukelia moterims gimdos kaklelio vėžį).
Ar dažnai tikrinti PSA? PSA rastas padidintas
- Lietuvoje 50-75 metų vyrams PSA tikrinama kartą per 2 metus, tačiau tai nusprendžia urologas individualiai.
- Pagal 2020 metų Europos urologų asociacijos nuostatas, PSA tirti:
- nuo 50 metų vyrus;
- nuo 45 metų vyrus, jei giminėje sirgo prostatos vėžiu;
- nuo 40 metų vyrus, kuriems rasta BRCA2 geno mutacija;
- jeigu 40 metų vyrui PSA >1 ng/mL, tuomet jis papuola į padidintos rizikos grupę ir PSA reikia tikrinti kas 2 metus, o jeigu PSA <1 ng/mL, užtenka kas 8 metus.
- jeigu 60 metų vyrui PSA >2 ng/mL, PSA reikia tikrinti kas 2 metus, o jeigu PSA <2 ng/mL, užtenka kas 8 metus.
- vyrams virš 75 metų su PSA < 3 ng/mL nebereikia tikrinti PSA, nes labai maža rizika, kad jie mirs nuo prostatos vėžio.
PSA rastas padidintas
- Atlikti šlapimo tyrimą, kad atmesti infekciją.
- Pakartoti PSA, kad atmesti laboratorijos klaidą.
- Užsiregistruoti pas urologą, kuris atliks DRT ir tuomet kartu nuspręsit dėl mpMRT, TMPRSS2:ERG ir prostatos biopsijos.
Paprasta transrektalinė ultragarsu kontroliuojama prostatos biopsija
Pagal 2020 metų Europos urologų asociacijos nuostatas "paprasta" biopsija atliekama, jei:
- Nėra galimybės prieš biopsiją atlikti magnetinio rezonanso (mpMRT)
- Įtariamas prostatos vėžys, o mpMRT vėžio židinio neranda (t.y. PIRADS 1 ar 2)
Vietiškai nuskausminus geliu (galima taikyti bendrinį, spinalinį, epidūrinį ar kitokį nuskausminimą) biopsine adata dažniausiai paimami 8-12 prostatos audinio gabalėliai. Apie porą savaičių po biopsijos su šlapimu ar išmatomis galite matyti kraujo. Kurį laiką gali būti kraujinga arba ruda sperma. Jeigu prieš ir po biopsijos paskirti antibiotikai, infekcija būna retai.
NAUJIENA!!!
Ultratiksli pagal "BioJet" technologiją iš matomo vėžinio židinio prostatos biopsija (atliekama Nacionaliniame vėžio institute)
Pagal 2020 metų Europos urologų asociacijos nuostatas atliekama, jei:
- mpMRT matomas vėžinis židinys (t.y. PIRADS 3 ar 4 ar 5)
Pacientas užmigdomas ir biopsine adata paimami 3-4 gabalėliai iš vėžinio židinio. Jeigu gydytojų konsiliumo nuspręsta - papildomai keletas gabalėlių iš likusios prostatos. Apie porą savaičių po biopsijos su šlapimu ar išmatomis galite matyti kraujo. Kurį laiką gali būti kraujinga arba ruda sperma. Jeigu prieš ir po biopsijos paskirti antibiotikai, infekcija būna retai.
Biopsijos atsakymas-vėžio nėra
Tai nereiškia, kad jo nėra, nes vėžio ląstelės galėjo nepakliūti į biopsinę adatą. 2020 metų Europos urologų asociacijos rekomendacijose patariama biopsiją kartoti, jei:
- Didėja PSA arba PSA laikosi padidintas
- DRT vėžio įtarimas.
- mpMRT matomas vėžinis židinys (t.y. PIRADS 3 ar 4 ar 5)
- Buvusios biopsijos pathistologinis atsakymas-ASAP (atipinė smulkiaacininė proliferacija) arba daugelyje bioptatų - HPIN (aukšto laipsnio prostatos intraepitelinė neoplazija) arba PINATYP arba intraduktalinis vėžys.
Ar mityba gali įtakoti prostatos vėžį?
Įrodyta (įrodymo patikimumo lygis: 2), kad japonams vyrams persikėlus gyventi į Havajus, prostatos vėžiu jie pradeda sirgti dažniau. Jeigu jie persikelia gyventi į Kaliforniją (JAV), prostatos vėžiu pradeda sirgti taip dažnai, kaip amerikiečiai. Vadinasi, aplinkos faktoriai (tarp jų ir dieta, vitaminai, mineralai) turėtų įtakoti sergamumą prostatos vėžiu. Tikrinta daugybė faktorių, galinčių įtakoti vėžio atsiradimą. Jų sąsajos su prostatos vėžiu rastos (kartais keitokos), tačiau nemanoma, kad tai padės nesusirgti.
Prostatos vėžio riziką gali mažinti:
- Fitoestrogenai (sojos produktai ir ankštiniai)
- Anksčiau manyta, kad vitaminas E, selenas (žuvis, grūdai, riešutai, česnakas), virti pomidorai, nes turi daug likopeno (pomidorams suteikia raudoną spalvą) gali mažinti prostatos vėžio riziką, tačiau naujausiais tyrimais tai paneigta.
- Kai kurie vaistai, naudojami gydant gėrybinį prostatos auglį (hiperplaziją), sumažina ir mažo agresyvumo prostatos vėžio riziką net 25%. Tai 5-ARI vaistų grupė.
- 20% mažesnę prostatos vėžio riziką turi tie, kas per mėnesį turi > 21 ejakuliaciją, lyginant su 4 - 7 ejakuliacijom.
Prostatos vėžio riziką gali didinti:
- Aukštas kraujospūdis riziką padidina 15%, o jei jūsų talijos apimtis didesnė nei 102 cm - rizika išauga net 56% .
- Persirgta gonorėja (liaudiškai "Triperis") , naktinis darbas, rūkymas - didina riziką.
- Gausus alkoholio vartojimas (>14 dozių ("drinks") per savaitę), taip pat ir visiška abstinencija susiję su padidinta prostatos vėžio rizika, lyginant su išgeriančiais ≤3 dozių ("drinks") per savaitę. Bet jeigu tos pačios progos metu išgėrėte 5 butelius alaus arba 1 butelį vyno arba 150 ml 40% alkoholio - tai taip pat gausus vartojimas.
- Nutukimas, padidintas bendras trigliceridų kiekis ir sumažintas mažo tankio trigliceridų kiekis, kaip parodė naujausi tyrimai, - rizikos nedidina.
Jei sergate vėžiu, žinokite, kad dieta, vitaminai, mineralai, vaistažolės ir kt. neišgydo. Jie gali buti naudojami tik kaip priedas prie pagrindinio gydymo, kitaip vėžys gali išplisti ir tapti nebepagydomas.
Kodėl operacija?
Renkantis gydymą, svarbu:- PSA dydis.
- Vėžio agresyvumas (Glaeson skalė).
- Keliuose bioptatuose ir kiek procentų vėžio rasta.
- Stadija.
- Gretutinės ligos.
Pirmus tris duomenis būtinai žinokite atvykdami konsultacijai.
Ištirta 67 087 Amerikos ir Kanados vyrų, iš kurių 26% prostatos vėžys operuotas, 49% švitintas (brachiterapija arba išorinis švitinimas) ir 25% tik stebėtas. Nustatyta, kad vėžiu sergantiems vyrams neturint kitų sunkių ligų, operacija ženkliai padidino išgyvenamumą (80% išgyveno 10 metų). Deja, po švitinimo tik 62%, o po stebėjimo-54%. (British Journal of Urology International 2014; 113; 200-208.)
Skandinavų Prostatos Vėžio Grupė (SPCG) 15 metų tyrė 34 515 vyrus. 21 533 buvo operuoti, o 12 982 švitinti. Nustatyta, kad po operacijos išgyvenamumas ženkliai geresnis nei po švitinimo, sergant vidutinio ir didelio agresyvumo prostatos vėžiu. Daugiau informacijos čia.
Radikalios prostatektomijos metu pašalinama visa prostata (ir gėrybinis, ir piktybinis augliai) bei sėklinės pūslelės su pakankamu kiekiu aplinkinių audinių. Tai galimybė visiškai pasveikti nuo vėžio ligoniams, neturintiems žymesnių terapinių problemų. Praėjus 6 savaitėms po operacijos, PSA krenta žemiau 0,2. Po operacijos pašalinti audiniai ištiriami pathistologiškai mikroskopu, todėl nustatoma, ar vėžys išplitęs už prostatos ribų (to nesužinotume, taikydami tik spindulinį gydymą). Tai leidžia tiksliau parinkti tolimesnį gydymą.
Atminkite, kad operacijos metu nustačius išplitusį prostatos vėžį, po to galima taikyti spindulinį gydymą, o atvirkštinis variantas daug sudėtingesnis, todėl retas.
Ištyrus 85 000 vyrų, paaiškėjo, kad po prostatos vėžio spindulinio gydymo- beveik dvigubai dažniau susergama tiesiosios žarnos vėžiu.
- Kiti tyrimai parodė, kad 2,34 karto padaugėja ir šlapimo pūslės vėžių.
- Taip pat pablogėja potencija, gali atsirasti inkontinencija (žr.žemiau esančią 1 lentelę).
Operacijos rezultatai (šlapimo sulaikymas, potencija, radikalumas) priklauso nuo operavusio urologo žinių, patirties ir kruopštumo. Tyrimais nustatyta operacijos rezultatų priklausomybė nuo to, kaip dažnai urologas operuoja (šiuo atveju prostatos vėžį).
1 lentelė. Spindulinio gydymo (švitinimo) toksiškumas
Europos vėžio tyrimų ir gydymo organizacijos duomenimis.
| Toksiškumas | % |
|---|---|
| Šlapimo pūslės uždegimai | 5,3% |
| Kraujavimas iš šlapimo takų | 4,7% |
| Šlapimo takų susiaurėjimai | 7,1% |
| Šlapimo nelaikymas/nesulaikymas | 5,3% |
| Bendras toksiškumas šlapinimosi ir lytiniams organams | 15,9% |
| Tiesiosios žarnos radiaciniai uždegimai | 8,2% |
| Lėtinis viduriavimas | 3,7% |
| Plonųjų žarnų nepraeinamumas | 0,5% |
| Bendras toksiškumas skrandžiui ir žarnoms. | 9.8% |
| Kojų tinimai | 1,5% |
| Bendras toksiškumas | 22,8% |
2 lentelė. Spindulinio gydymo ir operacijos rezultatų palyginimas*
| Rezultatas | Radikali prostatektomija | Švitinimas |
|---|---|---|
| Išgyvenamumas, lyginant su konservatyviu gydymu (1) | 8,6 metai | 4,6 metai |
| 15-os metų išgyvenamumas (2) | 92% | 87% |
| Išgyvenamumas radus aukšto piktybiškumo laipsnio prostatos vėžį (3) | 45% didesnis bendras išgyvenamumas, lyginant su spinduliniu gydymu (švitinimu). | - |
| Vėžio specifinės mirties rizika, sergant aukšto piktybiškumo laipsnio prostatos vėžiu.(4) | 49% mažesnė, lyginant su spinduliniu gydymu (švitinimu). | - |
| Vėžio atsinaujinimą (recidyvą) (5) | nesunku nustatyti | sunku nustatyti |
| Tiesiosios žarnos vėžio rizika (stebint 10 metų) (6) | 5,1 iš 1000 | 10 iš 1000 |
| Šlapimo pūslės vėžio rizika (7) | - | didesnė, lyginant su operacija |
| Skausmingas šlapinimasis (stebėta 18 mėnesių) (8) | 1% ligonių | 30% ligonių |
Kitos taktikos
remiasi tuo, kad rizika mirti nuo prostatos vėžio per 15 metų priklauso nuo Glaeson reikšmės.
| Vėžio "piktumas" (Glaeson reikšmė) | Nuo prostatos vėžio mirs |
|---|---|
| 5 | 14% |
| 6 | 44% |
| 7 | 78% |
| 8-10 | 93% |
Stebėjimas ir laukimas ('watchful waiting')
Taikomas sunkiomis gretutinėmis ligomis sergantiems ligoniams, kai prostatos vėžio nebesitikim pagydyti. Pavyzdžiui, kai ima skaudėti nugarą dėl vėžio išplitimo į stuburą, dubens kaulus, ligos vystymuisi ir skausmams sumažinti duodami hormonai.
Aktyvus stebėjimas ('active surveillance')
Kai vėžys nelabai piktas (Glaeson 6 ar mažesnis), jo rasta nedaug, ligonį galime tik stebėti. Ligai pradėjus blogėti, pradedame gydyti. Tokios taktikos privalumas - galime atitolinti operaciją arba švitinimą. Trūkumai: 1) reikia kartoti biopsijas, todėl surandėja potenciją įtakojantys nervai (sublogsta potencija, vėliau, operacijos metu, sunkiau ją išsaugoti), 2) kiekvienos sekančios biopsijos metu 1.3 karto padidėja infekcijos rizika, 3) priemonės, naudojamos vėžio stebėjimui (PSA, DRT, pakartotinos biopsijos) ne visada laiku nustato vėžio progresavimą, 4) 18 % vyrų nutraukia aktyvų stebėjimą dėl nerimo, kad liga išplis.
Kodėl laparoskopinė radikali prostatektomija?
2009 metų gegužę gerai žinomi pasaulyje urologai-chirurgai Guillonneau B, Rassweiler J, Montorsi F ir kt. **, surinko duomenis, palyginančius atviro pjūvio ir minimaliai invazyvias (laparoskopinę bei robotinę) radikalias prostatektomijas ir nustatė, kad:
- Laparoskopinės radikalios prostatektomijos mažesnis nukraujavimas ir kraujo perpylimų skaičius, lyginant su atviro pjūvio operacija ir net su robotine.
- Po laparoskopinės radikalios prostatektomijos trumpiau laikomas kateteris šlapimo pūslėje, lyginant su atviro pjūvio ir robotine operacijomis.
- Po laparoskopinės radikalios prostatektomijos trumpiau gulima ligoninėje, lyginant su atviro pjūvio ir robotine operacijomis.
- Po laparoskopinės radikalios prostatektomijos mažiau komplikacijų, lyginant su atviro pjūvio ir robotine operacijomis.
- Tarp visų šių operacijų nebuvo skirtumo šlapimo sulaikymo, potencijos atsigavimo ir vėžio pašalinimo prasme.
- Laparoskopinė ir robotinė radikalios prostatektomijos ilgiau trunka nei atviro pjūvio.
- Nepaisant šių privalumų, minimaliai invazyvios operacijos dažniau nei atviro pjūvio operacijos atliekamos tik JAV ir kai kuriuose Europos regionuose.
Taigi, nors laparoskopinė radikali prostatektomija techniškai daug sudėtingesnė už atviro pjūvio operaciją ir todėl ilgiau trunka (apie 20 min. ilgiau), bet:
- po jos pacientas atsistato greičiau,
- yra geresnis kosmetinis efektas,
- mažesnis kraujavimas operacijos metu bei pooperaciniai skausmai,
- mažiau pūlingų pooperacinių komplikacijų,
- galima operuoti preciziškiau ir net tokius ligonius, kai tradiciniu būdu tai atlikti labai sunku (turinčius viršsvorio, anatomiškai nepatogius).
Aš atlieku apie 2 laparoskopines radikalias prostatektomijas per savaitę ir turiu didžiausią šių operacijų patirtį Lietuvoje. Reguliariai operuoju pacientus iš Lietuvos ir užsienio. Pas mus ši operacija paprastai trunka 2- 3 valandas. Ligonį su kateteriu į namus galima išleisti po 1-2 parų. Po 5-14 parų šalinamas kateteris iš uretros.
Plačiau apie operaciją.
(Didinti)
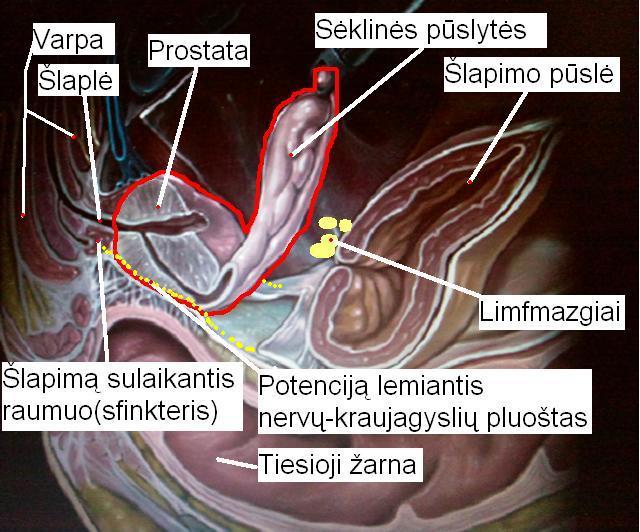
Radikalios prostatektomijos metu pašalinama visa prostata su sėklinėmis pūslelėmis ( paveiksle apvesta raudonai). Šlapimo pūslė sujungiama su šlaple, kurioje paliekamas kateteris, einantis į šlapimo pūslę. Po radikalaus prostatos pašalinimo PSA tikriname praėjus 3, 6 ir 12 mėnesių, po to kas 6 mėnesius 3 metus, vėliau kartą metuose. Jei PSA 0,2ng/mL - vėžys pašalintas. Jeigu vėžys nebuvo peraugęs kapsulės, jis gali atsinaujinti tik 5 % pacientų, o jeigu išplitęs į limfmazgius - jau 76%. Tik praėjus 4-6 metams nuo PSA didėjimo pradžios, atsiranda klinikiniai požymiai: ligonis pradeda jausti ligą, ji pradeda čiuoptis DRT metu. Tai priklauso ir nuo vėžio agresyvumo, išplitimo. Tuomet gali būti taikomas spindulinis gydymas.
Limfmazgių pašalinimas
Limfmazgis
– limfagyslių sutekėjimo vieta. Žmogaus kūne yra apie 700-800 įvairaus dydžio limfmazgių, kurie būna nuo 1 iki 30 mm skersmens, dažniausiai plokšti, suapvalinti. Limfmazgių paskirtis: fagocitozinis mikroorganizmų, vėžinių ląstelių naikinimas - limfmazgyje esantys makrofagai stabdo ir naikina su limfos srove plintančius svetimkūnius. Šitaip yra sulaikomos ir bakterijos, piktybinės auglių ląstelės. Nustatyta, kad prostatos vėžys plinta ne tik į obturatorinius ir išorinius klubinius limfmazgius (pavaizduoti aukščiau esančiame paveiksle), bet ir į vidinius klubinius ir kryžmeninius. Jei PSA >10 arba vėžys labai agresyvus, šiuose limfmazgiuose randama papildomai 19-35% išsisėjimų.Todėl 2014 metų Europos urologų asociacijos rekomendacijose limfmazgius siūloma šalinti ir iš šių sričių. Taip tiksliau galima nustatyti išplitimą ir pradėti gydymą hormonais, prailginti laiką iki PSA padidėjimo,-ligoniai ilgiau gyvena. Tai reiškia, kad brachiterapija (implantuojant į prostatą radioaktyvias sėklas), spindulinė terapija ir kiti gydymo būdai, kai netaikomas toks limfmazgių šalinimo būdas, greičiausiai neišgydo žymaus kiekio vyrų.
Nuo 2010 metų atlieku išplėstinį dubens limfmazgių šalinimą laparoskopiškai. Tai radikalios laparoskopinės prostatektomijos dalis.
Šlapimo nelaikymas ir jo gydymas
Šlapimą valingai sulaiko išorinis sfinkteris (žr. paveikslą aukščiau). Pašalinus kateterį, dauguma pacientų ne iš karto sulaiko šlapimą. Taip yra dėl pooperacinių apie sfinkterį esančių audinių pakitimų,- jis dar negali pilnavertiškai veikti. Daugumai šlapimo laikymas atsistato po kelių savaičių (75% po 3 mėnesių).
Šlapimo nelaikymo rūšys:
- Šlapimo nelaikymas nuo įtampos-šlapimas išbėga be noro šlapintis, kai apkrauname šlapimo pūslę (kosėjant, čiaudint, juokiantis, stojantis, mankštinantis). Priežastis - šlapimą sulaikančio sfinkterio silpnumas. Gali būti lengvas - keli lašai intensyvaus fizinio krūvio metu ir žymus - kiekvieno judesio metu. Šlapimo nelaikymas nuo įtampos per 3 metus išnyksta iki 97 % ligonių.
- Nesulaikymas (arba neurologinis šlapimo nelaikymas) - kai jaučiate, kad laiku nespėsite į tualetą. Tai hiperaktyvi šlapimo pūslė - dažniausiai dėl jos uždegimo
- Paradoksinė išurija - kai šlapimo pūslė pilna, pertempta, nesugebanti pilnavertiškai išspausti šlapimo per susiaurėjusią šlaplę - šlapimas laša arba išbėga nedideliais kiekiais ir pastoviai skauda pilvo apačią, veržia šlapimo pūslės srityje, ji čiuopiasi. Tuomet reikalinga skubi urologo pagalba.
- Visiškas šlapimo nelaikymas - kai ligoniui pastoviai bėga šlapimas.
Paduvos universiteto urologijos departamento atliktais tyrimais nustatyta, kad po 3 mėnesių šlapimą sulaiko 68.2% pacientų, po 6 mėnesių - 78%, 12 mėnesių -86.9%, 24 mėnesių - 93.2%. Pacientams, kurie ir po 24 mėnesių nėra patenkinti šlapimo sulaikymu, siūlome daug mažesnę operaciją - transobturatorinį slingą. Jos rezultatai labai geri.
Šlapimo laikymą pagreitina:
- Kėgelio pratimai. Sutraukiate tarpvietės raumenis taip, kaip pradėjus šlapintis nutraukiate šlapimo srovę arba sulaikote dujas, einančias per išeinamąją angą. Tuo metu pilvo preso ir sėdmenų raumenys turi būti atpalaiduoti. Turite sutraukti išeinamąją angą 5 sekundėms, po to dar stipriau sutraukti (iki 10 sekundžių) ir atpalaiduoti 5-15 sekundžių. Taip kartokite po 20 kartų 5 kartus dienoje. Pratimus atlikinėkite bet kurioje vietoje – vairuodami automobilį, vaikštinėdami, žiūrėdami televizorių, sėdėdami prie stalo, gulėdami lovoje. Taip pat - prieš čiaudėdami, kosėdami, juokdamiesi, įsitempdami (stojantis, keldami svorį). Šiuos pratimus pradėkite prieš operaciją ir tęskite po operacijos iš šlapimo pūslės pašalinus kateterį.
- Vaistai, atpalaiduojantys sujaudrintą šlapimo pūslę, gydantys uždegimą
- Biologinio atgalinio ryšio programa. Naudojamas aparatas, kuris nustato, kada sfinkteris susitraukė ir konvertuoja jo susitraukimo stiprumą į toninį, šviesinį ar kt. signalą. Pacientas sužino, ar gerai sutraukė raumenį, - taip suformuojamas teisingas atgalinis ryšys. Šis metodas labai efektyvus, todėl mes jį plačiai taikome.
Kol šlapinimasis atsistatys:
- Nešiokite įklotus (parduodama daugumoje vaistinių).
- Nenaudokite įtaisų šlapimo nelaikymui (ant varpos maunamų maišelių, prezervatyvų, spaustukų), nebent taip patarė urologas. Šie įtaisai pablogina šlapimą sulaikančio raumens kontrolę.
- Saikingai vartokite skysčius.
- Venkite alkoholio ir kofeino
- Pasišlapinkite prieš miegą arba fizinę veiklą.
- Kartais riebalai pilvo ertmėje padidina slėgį į šlapimo pūslę, todėl atsikratykite viršsvorio.
Impotencija (Erektilinė disfunkcija) ir jos gydymas
Erekciją sąlygojantys nervai prasideda dubens nerviniame rezginyje, praeina šalia sėklinių pūslyčių, prostatos, tiesiosios žarnos, sfinkterio ir patenka į varpą (aukščiau esančiame paveiksle pavaizduoti geltona punktyrinė linija).Jie gali būti saugomi iki operacijos turintiems potenciją pacientams, kuriems vėžio išplitimo rizika yra maža bei operacijos metu randami vėžio neįtraukti nervai.
Po operacijos erektilinė funkcija sunkiau atsistato vyrams virš 60 metų, sergantiems kraujagyslių ligomis (cukriniu diabetu, hipertenzija, koronarų susiaurėjimu, dislipidemija), rūkantiems.
Atlikus "kokybišką" abipus prostatos einančių nervų išsaugojimą 60-70 % ligonių po 12 mėnesių erekcija būna pakankama, kad atlikti lytinį aktą, o vartojant potenciją gerinančius vaistus - net iki 95%. Išsaugojus tik vienos pusės nervus (jeigu kitoje pusėje vėžys išplitęs į nervų pluoštą, šis skaičius sumažėja iki 25-45%. Nesaugojant nervų, net ir vartojant potenciją gerinančius vaistus, šis skaičius nesiekia 15%. Gali praeiti 2,5 metų, kad erekcija maksimaliai atsistatytų. "Nekokybiškas" nervų išsaugojimas gali būti, kai operacijos metu prostata ar nervai grubiai traukiami, arti nervų naudojama elektrokoaguliacija kraujavimui stabdyti, nervai perkerpami jų nepastebėjus (pvz. dėl kraujavimo), uždegimo, atsiradusio dėl chirurginės traumos.
Gydymas.
Tabletės. Fosfodiesterazės 5 inhibitoriai - dozę ir vaistą parenka urologas individualiai. Neskiriami, jei pacientas vartoja nitratus, alfa blokatorius, jei po miokardo infarkto nepraėjo 6 mėnesiai.
Žvakutės. Alprostadilas - gali būti ryžio grūdo dydžio žvakutė, į šlaplę įvedama specialaus šiaudelio pagalba.
Injekcijos į kavernozinį varpos kūną. Alprostadilas injekcinis. Randomizuotų tyrimų metu, praėjus mėnesiui po operacijos, skiriant 2-3 kartus per savaitę, po 6 mėnesių gydymo 67% ligonių atsistatė potencija. Neskiriant - atsistatė tik 20%. Galima komplikacija-priapizmas. Jeigu erekcija trunka ilgiau 4 valandų, skubiai kvieskite greitąją ir vykite į urologijos skyrių.
Vakuuminiai prietaisai. Ant varpos uždedamas plastikinis vamzdelis ir pompos pagalba iš jo išsiurbiamas oras - dėl to įvyksta erekcija. Tuomet ties varpos šaknim uždedamas guminis žiedas.
Varpos protezai. Operacijos metu į varpos akytkūnius įdedamas prietaisas, sudarytas iš 2 minkštų cilindrų , kurie sukietėja, pripompuojant į juos skysčio. Protezai dedami ne anksčiau, kaip praėjus 2,5 metų po operacijos, kai tampa akivaizdu, kad potencija neatsistatys.
Pasveikimas
Vienoje žymiausių JAV ligoninių ( Johns Hopkins University School of Medicine) atliktais tyrimais nustatyta, kad praėjus 10 metų nuo neišplitusio prostatos vėžio operacijos 70% ligonių PSA buvo neišmatuojamas, 7% vėžys išsisėjo, 4% atsinaujino buvusios prostatos vietoje, 23% tik padidėjo PSA. Vadinasi, po operacijos labai svarbu reguliariai tikrintis PSA.Pasveikimas labai priklauso nuo priešoperacinio PSA dydžio, vėžio agresyvumo, stadijos.
Informacija ligoniams, kuriems bus atliekama laparoskopinė radikali prostatektomija
(Spausdinti)- Operacijos datą nurodys operuosiantis urologas. Jeigu sukarščiavote arba kitaip sunegalavote, būtinai kuo anksčiau apie tai praneškite operuosiančiam urologui.
- Likus 2 savaitėms iki operacijos atlikite šiuos tyrimus: bendras kraujo vaizdas, kalis, natris, kreatininas, glikemija, SPA, DATL, šlapimo tyrimas, elektrokardiograma, taip pat papildomus tyrimus, kuriuos paskyrė šeimos gydytojas, konsultantai ar urologas. Prieš operaciją 7 dienas nevartokite kraują skystinančių preparatų arba juos pakeiskite fraxiparin'u
- Nustatytą dieną atvykti į priėmimo skyrių 7 val. 30 min. Turėti:
- Atliktus tyrimus.
- Siuntimą (forma 27a), kur grafoje "Įstaigos, kuriai siunčiamas išrašas, pavadinimas ir adresas" yra įrašyta " į urologijos skyrių gydymui"
- Šeimos gydytojo konsultaciją, įvertinant terapinę būklę (gali būti įrašyta siuntime).
- Pasą.
- Higienos reikmenis.
- Dieną prieš operaciją ar operacijos dieną jus apžiūrės anesteziologas ir operuosiantis urologas bei atsakys į likusius klausimus.
- Operacija. Nors laparoskopinių operacijų metu dideli pjūviai nedaromi, laparoskopinė radikali prostatektomija yra sudėtinga operacija ir trunka apie 2-3 valandas.
Po operacijos stebėjimui jus nuvešime į reanimacijos skyrių. Atsibudęs po narkozės, varpoje jusite laikinąjį kateterį, per kurį iš šlapimo pūslės bėgs šlapimas - jums šlapintis nereikės; šalia šlapimo pūslės bus drenas, kurį pašalinsime kitomis dienomis; rankoje - lašelinė. Dėl to jūs jausite tik nedidelį nepatogumą, galite norėti šlapintis. Kitą dieną galėsite gerti negazuotą mineralinį vandenį ir, atsistačius žarnyno veiklai, valgyti (reikia atsiklausti operavusio urologo). Dauguma ligonių vaikšto jau sekančią parą po operacijos ir iš ligoninės išrašomi po 1-4 parų. - Pirmas jūsų apsilankymas pas urologą poliklinikoje bus praėjus 2 savaitėms po operacijos - iš varpos bus šalinamas kateteris. Tai neskausminga procedūra. Praėjus 3, 6 ir 12-ai mėnesių po operacijos, jums reikės atlikti PSA. Vėliau šį tyrimą kartosite 3 metus kas 6 mėnesius, po to - kartą metuose.
Kontaktai
Dėl operacijos sąlygų arba konsultacijos Vilniuje galima teirautis: "Urolitos" klinikos, Žemaitės g. 21, Vilnius, www.urolita.lt , tel. +37066675766
* Nuorodos lentelėje:
- Tewari A, Raman JD, Chang P, Rao S, Divine G, Menon M. Long-term survival probability in men with clinically localized prostate cancer treated either conservatively or with definitive treatment (radiotherapy or radical prostatectomy). Urology. 2006 Dec;68(6):1268-74.
- Tewari A, Raman JD, Chang P, Rao S, Divine G, Menon M. Long-term survival probability in men with clinically localized prostate cancer treated either conservatively or with definitive treatment (radiotherapy or radical prostatectomy). Urology. 2006 Dec;68(6):1268-74.
- Tewari A, Divine G, Chang P, Shemtov MM, Milowsky M, Nanus D, Menon M. Long-term survival in men with high grade prostate cancer: a comparison between conservative treatment, radiation therapy and radical prostatectomy--a propensity scoring approach. J Urol. 2007 Mar;177(3):911-5. Erratum in: J Urol. 2007 May;177(5):1958.
- Tewari A, Divine G, Chang P, Shemtov MM, Milowsky M, Nanus D, Menon M. Long-term survival in men with high grade prostate cancer: a comparison between conservative treatment, radiation therapy and radical prostatectomy--a propensity scoring approach. J Urol. 2007 Mar;177(3):911-5. Erratum in: J Urol. 2007 May;177(5):1958.
- Di Blasio, C. J., A. C. Rhee, et al. (2003). Predicting clinical end points: treatment nomograms in prostate cancer. Semin Oncol 30(5): 567-86.
- Baxter NN, Tepper JE, Durham SB, Rothenberger DA, Virnig BA. Increased risk of rectal cancer after prostate radiation: a population-based study. Gastroenterology. 2005 Apr;128(4):819-24.
- Boorjian S, Cowan JE, Konety BR, DuChane J, Tewari A, Carroll PR, Kane CJ; Cancer of the Prostate Strategic Urologic Research Endeavor Investigators. Bladder cancer incidence and risk factors in men with prostate cancer: results from Cancer of the Prostate Strategic Urologic Research Endeavor. J Urol. 2007 Mar;177(3):883-7; discussion 887-8.
- Buron, C., B. Le Vu, et al. (2007). Brachytherapy versus prostatectomy in localized prostate cancer: Results of a French multicenter prospective medico-economic study. Int J Radiat Oncol Biol Phys 67(3): 812-22.
** Ficarra V, Novara G, Artibani W, Cestari A, Galfano A, Graefen M, Guazzoni G, Guillonneau B, Menon M, Montorsi F, Patel V, Rassweiler J, Van Poppel H. Retropubic, laparoscopic, and robot-assisted radical prostatectomy: a systematic review and cumulative analysis of comparative studies. Eur Urol 2009 May;55(5):1037-63.
Kontaktai
Dėl P.Boso atliekamų laparoskopinių operacijų Vilniuje galima teirautis: Urolita klinikoje ( Žemaitės g. 21, Vilnius )arba Nacionaliniame vėžio institute ( Santariškių 1, Vilnius) arba Kardiolitos klinikoje ( Laisvės 64a, Vilnius). Telefonas norintiems tik paklausti +37066675766